LA COLOPATHIE FONCTIONNELLE DANS TOUS SES ÉTATS
La colopathie fonctionnelle représente un symptôme très fréquent. En effet, 15 à 20 % de la population, soit environ en France 10 millions d'individus sont touchés par cette affection.
La prédominance est féminine et ce syndrome s'observe à tous les âges de la vie, parfois même chez l'enfant, mais avec une prépondérance entre la fin de l'adolescence et l'âge de 25 ans pour ce qui est du début des manifestations.
Cette pathologie peut se perpétuer sur des décennies, 40 % des sujets atteints souffrant depuis plus de 10 ans, alternant périodes de poussées avec des répits, sans toutefois que l'on puisse observer une majoration des symptômes. Cela peut entraîner des arrêts de travail répétés, et au-delà de l'inconfort, une réelle invalidité. La fréquence de cette affection devient ainsi un véritable problème de santé publique, du fait de l'absentéisme voire des hospitalisations qu'elle peut entraîner, sans compter que, pour le malade, elle devient une difficulté à vivre qui lui mobilise beaucoup d'énergie et de temps.
La symptomatologie de la colopathie fonctionnelle ou colite chronique, revêt 4 aspects qui, souvent se succèdent chez un même patient :
-
LE COLON IRRITABLE : plus fonctionnel que lésionnel, cette forme consiste en une simple accentuation de la motricité normale du colon, avec crises de coliques abdominales immédiatement suivies d'évacuation des selles. Les émotions et la fatigue jouent ici plus que le régime alimentaire dont nous reparlerons.
-
LA COLITE SPASMODIQUE : les crises douloureuses sont ici déclenchées par un irritant (laxatif, lavement) ou par un écart de régime et disparaissent après émission de gaz ou de selles (impression de spasme colique qui cesse). Les selles sont aplaties ou en petites billes mais surtout déshydratées. Le signe le plus caractéristique est l'émission d'une selle dure suivie d'une selle molle, preuve de l'irrégularité du transit.
A l'examen physique,on trouve seulement une sensibilité douloureuse du colon et on perçoit souvent le colon gauche spasmé, « en corde ».
-
COLITE MUCO-MEMBRANEUSE VRAIE : elle est très rare. Elle se caractérise par une constipation entrecoupée de crises douloureuses violentes, avec vomissements, bradycardie, pâleur. Après 24 à 48 heures, la crise disparaît avec émission de selles abondantes, mêlées de glaires et même de fausses membranes caractéristiques.
Sur les clichés d'examen, le colon apparaît très intolérant et spasmé ; la rectoscopie révèle une muqueuse tantôt normale, tantôt rouge et hypersécrétante, tantôt pâle.
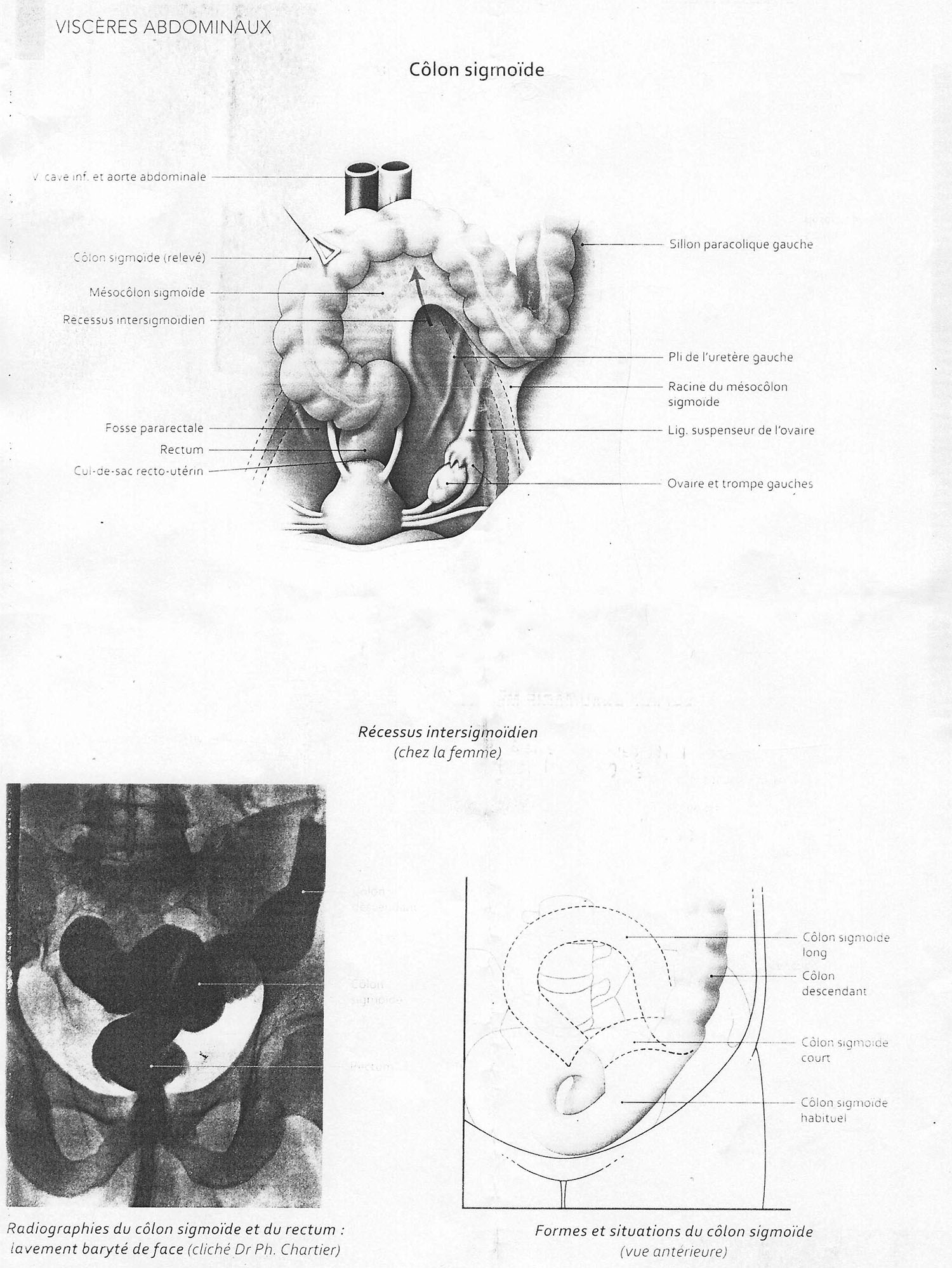
Un cas particulier, l'inflammation du colon sigmoïde ou sigmoïdite : la douleur siège dans la fosse iliaque gauche. Il s'y ajoute souvent des contractions anormales du rectum et des faux besoins. La fièvre n'est pas rare au cours des crises, ainsi qu'un petit syndrome occlusif. Le lavement baryté peut révéler un colon sigmoïde un peu rétréci ou irrégulier et surtout hypertonique : l'image la plus classique d'hypertonie est celle du sigmoïde « en pile d'assiettes » où les cellules très nombreuses sont entassées les unes près les autres. La diverticulose associée est très fréquente : la diverticulose consiste en de multiples diverticules en doigt de gant ou en hémisphère formant surtout de petites évaginations coliques. Elle peut donner lieu à des hémorragies ou à une stase infectée évoluant souvent par poussées = diverticulite.
cliquer sur l'image pour agrandir
Les examens complémentaires sont indispensables pour éliminer les parasitoses ou le cancer colique :
-
La radiographie colique après lavement baryté est souvent normale. Parfois, elle révèle un colon long et douloureux (mégadolichocolon), ou un aspect d'hypotonie ou d'hypertonie, ou encore une diverticulose, responsable en partie de la colite.
-
L'examen des selles sera d'abord fait macroscopiquement par le clinicien. Au laboratoire, on demande d'assurer qu'il n'existe aucun parasite pathogène ; d'étudier les produits de la digestion et de la flore microbienne ; on pourra ainsi savoir si le transit est accéléré ou ralenti et distinguer les formes avec putréfactions ou avec fermentations prédominantes.
-
La numération formule sanguine (NFS) et la vitesse de sédimentation (VS) en cas de diverticulite, notamment.
En résumé, la symptomatologie du colopathe fonctionnel se résume en termes assez simples : douleurs abdominales, ballonnements, gaz, selles muco-membraneuses, alternance diarrhée/constipation. Autant dire que tout cela n'a rien de spécifique. L'obsession du médecin, surtout en début d'apparition des signes, est d'exclure une affection organique ou cancéreuse. La colite est donc un diagnostic d'élimination et l'évolution sur de longues années n'exclue d'ailleurs pas une vigilance sur toute modification de la symptomatologie, des examens à pratiquer et du traitement.
Si les symptômes revêtent une certaine banalité, ou du moins une absence de spécificité, on parvient néanmoins à définir un terrain psychologique particulier du colitique, qui mérite qu'on s'y attarde un peu en définissant quelques traites saillants de ces profils :
D'abord le sujet entéro-colitique est porteur de toutes les contradictions. C'est un « nerveux-sentimental », mais à la fois nerveux et sentimental, ce qui le mettrait devant une tendance générale à l'incapacité de choisir et donc de renoncer.
On a affaire à un émotif majeur, hypersensible à tout avec des perceptions plus irritantes que satisfaisantes. Ces émotions sont enfouies dans la profondeur de son corps pour aller exciter le système neuro-végétatif.
A côté de cela, il apparaît plus agité qu'actif, avec un souci de méticulosité excessive, alternant dynamisme et découragement, toujours dans la contradiction il peut se montrer exigeant et compréhensif, impulsif et susceptible, scrupuleux et hésitant, doux et cassant. Cela peut d'ailleurs le conduire jusqu'à la névrose obsessionnelle.
Tout cela le rend difficile à vivre pour son entourage, sur lequel il projette son propre malaise, à la fois autoritaire et capricieux, égocentrique et généreux, faible et tyrannique.
D'après de nombreux psychologues et psychiatres qui se sont penchés sur la question, il y a intérêt à rechercher chez tout colitique les tendances obsessionnelles et scrupuleuses, l'anxiété, les sentiments d'échec, de frustration et d'abandon affectif.
LE TRAITEMENT DE LA COLOPATHIE FONCTIONNELLE :
Avant tout il faut observer des règles hygiéno-diététiques :
-
Éliminer les aliments mal tolérés ou aggravants (certains fruits et légumes, les féculents, les laitages crus, les fromages à pâte molle, l'alcool, la caféine, le gluten…). Le mieux pour cela est d'inciter le patient à une écoute de son corps et de ses réactions, plutôt que d'appliquer un même régime pour tous.
-
Boire suffisamment d'eau.
-
Respecter les horaires de repas réguliers.
-
Manger lentement, mastiquer suffisamment, ce qui conditionne 1/3 de la digestion.
-
Travailler la relaxation ou les disciplines plus personnelles comme la méditation ou le Yoga. Souvent une psychothérapie s'avère nécessaire.
-
Les cures thermales peuvent avoir un intérêt dans certaines situations difficiles.
Les traitements médicamenteux anti-diarrhéiques (ralentisseurs du transit et désinfectants intestinaux), les antispasmodiques neurotropes et musculotropes (SPASFON, DEBRIDAT…), les charbons absorbants constituent la trame médicamenteuse habituelle.
Compte-tenu de ce que nous avons énoncé plus haut concernant le terrain psychologique, le recours aux anxiolytiques, voire antidépresseurs est souvent de mise.
Ces médicaments sont très souvent d'une efficacité relative et non dénués d'effets secondaires au long cours ; ce qui ouvre un boulevard à la thérapeutique homéopathique dont nous reparlerons dans le module concerné.
L'ENFANT ET SES MAUX DE VENTRE :
Les maux de ventre sont un des symptômes les plus fréquents de l'enfant quel que soit son âge. Compte tenu de l'immensité du sujet, nous ne traiterons pas dans ce chapitre des douleurs abdominales du nourrisson et de l'enfant de moins de 3 ans.
Chez le grand enfant de plus de 3 ans, la prévalence élevée de cette plainte (10 % des enfants de 9/10 ans) est liée à la multiplicité des maladies pouvant avoir une traduction abdominale. Souvent angoissants, rarement graves, très rarement isolés, ces symptômes doivent appeler à la vigilance chez l'enfant, car la différence entre le mal de ventre symptôme d'une maladie bénigne ou expression d'une maladie plus grave, est parfois difficile à faire.
Il importe avant tout, sans dramatiser, d'être attentif aux caractéristiques de la douleur et à ses circonstances de déclenchement.
Les douleurs abdominales de l'enfant font l'objet d'une plainte unique, mais de causes multiples :
Chez le jeune enfant, l'abdomen est le point de départ de nombreuses pathologies (pulmonaires, urinaires, infectieuses, articulaires, herniaires) qui peuvent donner de véritables douleurs abdominales isolées venant brouiller le diagnostic des pathologies purement abdominales.
D'autre part, il est difficile à cet âge de faire préciser le siège, le type et l'intensité d'une douleur et enfin la plainte de l'enfant est en général très souvent centrée sur le ventre, même s'il s'agit de problèmes psychologiques ou relationnels, car l'enfant n'a souvent pas d'autre moyen d'exprimer sa plainte et il désigne alors la zone péri-ombilicale.
Pour essayer, parents et médecins, de faire un diagnostic aussi précis que possible et d'établir la cause des maux de ventre, il faut demander à l'enfant, lorsqu'il peut s'exprimer correctement (4/5 ans) le maximum de renseignements : mode de déclenchement (à l'effort, au repos, après un repas), mode d'apparition (progressif ou soudain), intensité (sourde ou intense), type (brûlure, piqûre, douleur plus sourde)…
Il est important également de noter les symptômes associés et leurs modalités afin d'aboutir à un diagnostic complet : fièvre et/ou frissons, altération de l'état général, nausées ou vomissements, diarrhée, brûlures en urinant, douleurs articulaires, eczéma ou urticaire, signes ORL…
L'hygiène de vie demeure la première cause majeure des maux de ventre chez l'enfant :
Si l'on doit rester vigilant pour ne pas laisser passer une appendicite ou une autre pathologie grave, il faut bien avouer que le mode de vie des enfants est la cause principale des plus nombreuses consultations chez le médecin ou en urgence hospitalière pour des douleurs abdominales aiguës.
Concernant l'hygiène de vie, plusieurs facteurs entrent en ligne de compte :
-
L'alimentation : les habitudes alimentaires modernes ne privilégient pas les légumes et les fruits, ainsi que les céréales, qui sont une source d'apport en fibres alimentaires. Le manque de fibres est cause de constipation et de douleurs fonctionnelles abdominales qui peuvent être importantes.
-
L'insuffisance d'apports hydriques dans la journée : la quantité de liquides absorbés dans la journée, souvent insuffisante, peut être un facteur supplémentaire du ralentissement du transit.
-
Le manque d'activité physique est aussi un facteur favorisant la constipation.
-
L'hygiène à l'école : la pratique pédiatrique au quotidien montre que, très souvent, les enfants répugnent à aller à la selle à l'école, parfois à juste titre, en raison du défaut d'entretien de ces locaux particuliers.
-
Enfin, les rythmes scolaires, les nouvelles contraintes familiales (familles « recomposées », voire « décomposées ») ne favorisent pas un mode de vie stable et augmentent la fatigue, le stress et la difficulté de s'alimenter correctement.
Les douleurs abdominales chroniques de l'enfant (DAC) :
Elles sont en relation avec des troubles fonctionnes gastro-intestinaux et sont définies par des douleurs évoluant depuis plus de deux mois, classées en fonction du contexte clinique en syndrome de l'intestin irritable (SII), dyspepsie fonctionnelle (DF), douleur abdominale fonctionnelle (DAF). Dans la majorité des cas, elles n'ont pas de cause organique identifiée. Elles sont dites « fonctionnelles » ou « psychosomatiques ».
Les causes principales des DAC de l'enfant sont : l'appendicite chronique, les infections de l'arbre urinaire haut (pyélonéphrite) et bas (cystite), les affections fonctionnelles du tube digestif (colite, colon irritable, colite spasmodique), intolérance et allergie alimentaire, constipation chronique, parasitose intestinale, (oxyure, ascaris, tænia), perturbations psychoaffectives, avec souvent des difficultés scolaires à la clef nécessitant quelquefois des tests psychologiques et une prise en charge spécialisée de l'enfant, voire de la famille.
La maladie cœliaque et l'intolérance au gluten :
Vaste sujet d'actualité ! Tous les magazines spécialisés (ou pas) en font leurs titres, en confondant souvent ces deux entités bien distinctes, responsables des DAC dont nous venons juste de parler. Essayons, comme toujours, d'être clair :
-
A notre droite, nous avons la maladie cœliaque avec des sujets plutôt génétiquement prédisposés ; une personne sur deux cent en Europe qui serait touchée, avec 1 % de la population séropositive au IgA anti-transglutaminase ; une maladie auto-immune en recrudescence ces 20 dernières années ; une diminution voire une suppression des villosités de l'intestin grêle confirmée par biopsie et responsable d'un amaigrissement important ; aucun traitement particulier hormis une diète stricte à vie sans gluten.
-
A notre gauche, l'intolérance simple au gluten, une entité clinique suggérée depuis 30 ans par des observateurs médicaux et non médicaux avec des symptômes bénins digestifs et extra-digestifs liés à la consommation régulière de produits alimentaires contenant du gluten (blé, orge, avoine, seigle, épeautre, farine blanche, pâtisserie…), objectivée parfois par des tests anti-gliadine, sans atrophie villositaire à l'endoscopie, et surtout une amélioration des symptômes dans plus de la moitié ds cas jusqu'à 90 %, à l'arrêt des céréales contenant du gluten.
Si l'on se réfère au milieu hospitalo-universitaire, seule la maladie cœliaque existe et englobe toute forme d'intolérance au gluten.
Cette maladie potentiellement grave à cause d'une carence micro-nutritionnelle importante, d'un retard staturo-pondéral chez l'enfant, ainsi que du risque accru de pathologies auto-immunes, de cancer digestif et sanguin, représenterait la seule entité clinique correspondante aux symptômes liés à l'ingestion chronique de gluten.
L'intolérance simple au gluten sans aucun signe anatomique ou biologique, serait donc au pire pour la médecine institutionnelle une supercherie… ou au mieux une maladie cœliaque larvée non encore dépistée.
Surtout, et non sans raison, les gastro-entérologues et les nutritionnistes mettent en garde tout régime restrictif, sans avis médical posé au préalable.
Pour autant, beaucoup de médecins et leurs patients avaient constaté que, dans de nombreux cas, l'éviction totale des céréales à gluten de l'alimentation permettait de soulager, voire d'arrêter des symptômes invalidants digestifs et/ou extra-digestifs.
Alors que penser de tout cela ? Qu'est ce qui est certain ? Doit-on manger sans gluten ? Que conclure avec prudence ?
-
La maladie cœliaque, est une maladie auto-immune, dont les symptômes ne sont pas circonscrits à la simple sphère digestive et il existe un terrain de prédisposition génétique de sensibilité au gluten pour les futurs malades. L'affection met en moyenne 13 ans pour se développer et pour établir son diagnostic, il faut des preuves biologiques et cliniques, ce qui permet un remboursement partiel par l'assurance maladie d'une alimentation sans gluten.
-
Le gluten est composé de protéines, les prolamines, dont les gliadines et les gluténines dans le blé, les sécalines dans le seigle et les hordénines dans l'orge. En consommation chronique toutes ces protéines sont réputées toxiques ou irritatives au niveau de la paroi intestinale provoquant au pire une destruction des villosités intestinales, au mieux une inflammation avec augmentation de la perméabilité locale. Les tests biologiques grand public, non remboursés, quand ils sont suffisamment sensibles, permettent de dépister précocement une intolérance au gluten, même en l'absence de symptômes. A ce niveau, l'éviction même transitoire du gluten, devrait être la règle de base.
-
L'importance de l'intégrité de ce qu'on appelle le microbiote intestinal et de la paroi digestive a toujours été au centre des préoccupations des nutritionnistes. En cela, l'alimentation hypotoxique, les ferments lactiques, les probiotiques, les micro-nutriments protecteurs de la muqueuse ont été systématiquement mis en avant dans la prise en charge des troubles fonctionnels digestifs bénins, des pathologies chroniques inflammatoires. Les micro-nutriments dont nous parlons sont la glutamine, la curcumine, l'aloé vera, les polyphénols de thé vert. C'est tout naturellement que ces formulations ont été préconisées en renfort de l'éviction du gluten que ce soit en cas de maladie cœliaque ou de simples intolérances au gluten.
-
Que ce soit dans la maladie auto-immune ou dans la simple intolérance au gluten, les mécanismes en jeu dans l'expression des symptômes, des lésions ou des pathologies avérées sont très probablement communs et d'ordre immunitaire, déclenchés par les protéines du gluten sur des terrains de sensibilité génétique différente.
A tous ceux qui resteraient sceptiques sur le sujet et en attendant des études cliniques sérieuses venant confirmer toutes ces informations, rien n'interdit dans un premier temps de préconiser une éviction alimentaire des céréales à gluten pendant au moins 2 à 3 mois chez les patients suspects d'intolérance, afin d'en observer les résultats. Le thérapeute et son patient risqueront une amélioration clinique dans la majorité des cas.